本文
慢性腎臓病(CKD)・心血管疾患(CVD)対策について
岡山県では、関係機関・関係団体と連携しながら、CKD(慢性腎臓病)・CVD(心血管疾患)の医療連携体制の構築を図っています。
CKD(慢性腎臓病)とは・・・
末期腎不全患者数は年々増加の一途をたどり続け、日本透析医学会の統計によると2014年末には32万人超となり、国民の健康課題・医療経済面からも解決を迫られる重要な問題となっています。
CKDとは、2002年にアメリカで提唱された概念で、さまざまな慢性に進行する腎疾患を、腎機能低下(推算糸球体濾過量:eGFR)と尿検査異常(蛋白尿)により包括的に新たに定義したものです。
CKDは末期腎不全の予備軍であるのみならず、CVDの重大な危険因子であることが判明しています。日本腎臓学会によると、日本のCKD患者数は約1,330万人と推計され、成人の8人に1人がCKD患者に該当します。一方、腎専門医数は全国で約4,100名に留まっており、効果的なCKD診療のためには腎専門医とかかりつけ医との病診連携が必須と考えられます。
CKDの多くは加齢による動脈硬化や高血圧、糖尿病などの生活習慣病と密接に関連しています。このため、第一に食事療法や運動療法を中心とした生活習慣の改善に取り組むことや、その上で降圧治療、糖尿病や脂質異常症を治療することにより、予後を改善することが期待されます。
CKDとは、2002年にアメリカで提唱された概念で、さまざまな慢性に進行する腎疾患を、腎機能低下(推算糸球体濾過量:eGFR)と尿検査異常(蛋白尿)により包括的に新たに定義したものです。
CKDは末期腎不全の予備軍であるのみならず、CVDの重大な危険因子であることが判明しています。日本腎臓学会によると、日本のCKD患者数は約1,330万人と推計され、成人の8人に1人がCKD患者に該当します。一方、腎専門医数は全国で約4,100名に留まっており、効果的なCKD診療のためには腎専門医とかかりつけ医との病診連携が必須と考えられます。
CKDの多くは加齢による動脈硬化や高血圧、糖尿病などの生活習慣病と密接に関連しています。このため、第一に食事療法や運動療法を中心とした生活習慣の改善に取り組むことや、その上で降圧治療、糖尿病や脂質異常症を治療することにより、予後を改善することが期待されます。
病診連携について
県では、医療機関等相互の役割分担と連携を推進することにより、良質かつ適切な医療を効率的に提供する体制の構築を図ることとしています。
病気の状態に応じて、患者さんに治療が切れ目なく提供できるためのツールとして、「CKD・CVD診療連携パス」を作成しておりますので、病診連携等にご活用ください。
病気の状態に応じて、患者さんに治療が切れ目なく提供できるためのツールとして、「CKD・CVD診療連携パス」を作成しておりますので、病診連携等にご活用ください。
岡山県内の腎臓専門医リストが新たに作成されております。腎臓専門医への紹介基準に該当するCKD患者さんの紹介、病診連携の際等にご参照ください。
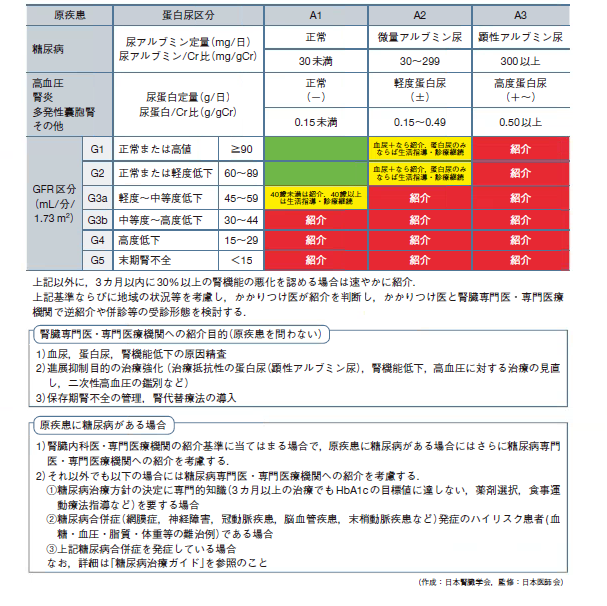
2018年6月に日本腎臓学会より『エビデンスに基づくCKD診療ガイドライン2018』が発行され、その中にかかりつけ医から腎専門医への紹介基準などが記載されています。(表1参照)
表1 かかりつけ医から腎専門医・専門医療機関への紹介基準
特定健診・特定保健指導におけるCKDフォローアップ対策
CKDは、その発症に糖尿病、高血圧、脂質異常症などの生活習慣による動脈硬化が関係しています。また、CKDは脳卒中や心筋梗塞等の心血管疾患(CVD)のリスクを高める強い危険因子です。
CKDは、初期にはほとんど自覚症状がありません。しかし、CKDは糸球体ろ過量(eGFR)という指標により経時的に経過を観察することができるため、自覚症状がない段階から早期に介入することが可能と考えられます。
CKDは、初期にはほとんど自覚症状がありません。しかし、CKDは糸球体ろ過量(eGFR)という指標により経時的に経過を観察することができるため、自覚症状がない段階から早期に介入することが可能と考えられます。
そこで、特定健診・特定保健指導におけるCKDに着目した対策の重要性を周知し、県内の医療保険者によるCKD対策を広げるため、CKDフォローアップ対策に関する資材が作成されました。
特定健診・特定保健指導の手引き~慢性腎臓病(CKD)フォローアップ対策編~
今回は、県内で既に先進的にCKD対策が行われている医療保険者の取組等を参考に、特定健診においてCKDフォローアップ対策を進める上での考え方などをまとめた手引き「特定健診・特定保健指導の手引き~慢性腎臓病(CKD)フォローアップ対策編~」が作成されました。

参考資料
CKDのフォローアップを実施する際、医療受診勧奨の必要があるとされた対象者の方で、高血圧や糖尿病を合併している方への情報提供に活用できます。




その他の参考資料
CKDのフォローアップを実施する際、保健指導や情報提供が必要な対象者の方への情報提供に活用できます。
対象者の方が、腎臓の働きやCKDについて知るとともに、生活習慣、食習慣の改善によるCKDの発症・重症化予防の重要性を理解することが目的です。
対象者の方が、腎臓の働きやCKDについて知るとともに、生活習慣、食習慣の改善によるCKDの発症・重症化予防の重要性を理解することが目的です。
CKD管理ノート 2019
岡山県では、平成24年から「岡山県CKD(慢性腎臓病)・CVD(心血管疾患)対策専門会議を設置し、関係機関と連携のもとに、地域におけるCKD・CVD医療連携体制の構築や県民への普及啓発などを推進しています。CKDはかなり進行するまで自覚症状がないため、適切な治療を受けずにCKDを放置する方が多くいらっしゃいます。その結果、腎不全に至ったり、心血管疾患を引き起こしたりすることになり、気づいた時には手遅れということが少なくないのです。
CKDは適切な治療を継続的に受けることにより病気の進行を遅らせ、脳血管疾患、心疾患などの合併症の発症を予防できます。また、毎日の食生活や生活習慣を見直してみることも大変重要です。
このノートは腎臓を守るため、そしてCKDについて正しく理解し行動するための手助けができるように作成しました。このノートを健康管理に役立ててください。
CKDは適切な治療を継続的に受けることにより病気の進行を遅らせ、脳血管疾患、心疾患などの合併症の発症を予防できます。また、毎日の食生活や生活習慣を見直してみることも大変重要です。
このノートは腎臓を守るため、そしてCKDについて正しく理解し行動するための手助けができるように作成しました。このノートを健康管理に役立ててください。
小児CKD対策の取組み
先天性腎尿路奇形の発見 管理
小児期に腎機能が低下すると低身長、貧血、高血圧、痙攣など様々な症状がでる可能性がありますが、初期に発見されれば、それぞれに対して適切な時期から治療を開始することができます。乳幼児期の健診や学校健診の場で、生まれつきの腎臓の病気を見出すことは重要です。最近、3歳児検尿のフローチャートが作成され、必要に応じて超音波検査などが施行される仕組みが整いつつあります。
学校検尿による慢性腎炎の発見 治療
1970年頃の学童の長期欠席者(年間50日以上)のうち腎疾患患児の占める割合が15%と最も多く、その対策として1973年に学校保健法施行規則に尿検査(蛋白)が加えられ,翌年から全国で学校検尿が開始されました。IgA腎症治療の進歩もあり1990年以降は小児期に末期腎不全に至る事例が激減しました。校医、かかりつけ医、養護教諭の方々と連携して、県内全域で出来るだけ統一した方法で検尿システムを機能させることで、より完全なものに近づく可能性があります。
小児科から内科への移行医療も重要な課題です。成長発達過程の小児が思春期、成人に至り、社会に適応し自立した生活が送れるよう、ライフステージの変化にあわせて継続的な医療を提供する必要があります。患者、家族、小児科医、内科医、学会、行政等が協力して適切な移行医療を行うことが求められています。
小児科から内科への移行
小児期からのCKD・CVD予防対策
小児保健の柱の一つが疾病の予防です。予防接種の普及による感染症予防とならんで重要なのが生活習慣病予防です。成人になって食事・運動の指導を受けるのではなく、小児期から自然に身につけてゆけるように、保育園・幼稚園・学校の現場と協力して、健康教育を推進していくことが理想で、これは成人のCKD・CVD対策につながっていくと考えられます。
岡山県CKD・CVD対策専門会議
綾 邦彦(倉敷中央病院 小児科 部長)
清水 順也(国立病院機構 岡山医療センター 小児科)
塚原 宏一(岡山大学大学院医歯薬学総合研究科 小児科 教授)
綾 邦彦(倉敷中央病院 小児科 部長)
清水 順也(国立病院機構 岡山医療センター 小児科)
塚原 宏一(岡山大学大学院医歯薬学総合研究科 小児科 教授)
関連リンク
問い合わせ先
健康推進課 健康づくり班
TEL:086-226-7328
健康推進課 健康づくり班
TEL:086-226-7328
